Wenn Sie einen mittel- bis dunkelbraunen Hauttyp haben und Melasma mit der Kligman-Formel behandeln oder Ihnen diese verschrieben wurde, ist es wichtig zu verstehen, was während dieser Behandlung tatsächlich mit Ihrer Haut passiert.
Die Kligman-Formel gilt seit Jahrzehnten als Goldstandard in der Melasma-Behandlung. Ein Grundprinzip der modernen Dermatologie besagt jedoch, dass nicht alle Behandlungsmethoden bei allen Hauttypen gleich gut wirken. Bei dunklen Hauttypen (III–VI nach Fitzpatrick) birgt diese Formel spezifische Risiken, die nicht nur ihre Wirksamkeit mindern, sondern auch zu einer aktiven Verschlechterung der Pigmentierung führen können.
Bevor wir überhaupt über eine Behandlung sprechen, gilt eine Regel, die für jede Art von Hyperpigmentierung gilt, unabhängig vom Hauttyp oder der gewählten Methode: Ohne konsequenten und ausreichenden Sonnenschutz ist jede Depigmentierungsbehandlung sinnlos. Nicht etwa, weil Sonnenschutzmittel die Behandlung „unterstützen“, sondern weil sie ohne ihn deren Wirkung vollständig zunichtemacht. Er ist die Grundvoraussetzung, keine zusätzliche Maßnahme.
Wie Melanozyten bei dunklen Lichttypen funktionieren
Um zu verstehen, warum die Kligman-Formel bei dunklen Hauttypen problematisch ist, müssen wir zunächst verstehen, wie Melanozyten bei diesem Hauttyp funktionieren.
Dunkle Hauttypen (Fitzpatrick IV–VI) produzieren nicht mehr Melanin, weil sie mehr Melanozyten besitzen: Die Anzahl der Melanozyten ist bei allen Hauttypen ähnlich. Der Unterschied liegt in der Aktivität. Melanozyten dunkler Hauttypen sind von Natur aus aktiver, produzieren größere Melanosomen und verteilen diese effizienter in die oberflächlichen Hautschichten.
Dies hat eine direkte Folge: Jeder entzündliche Reiz, selbst ein mäßiger, kann zu einer deutlichen Steigerung der Melaninproduktion führen. Reizungen, Hitze, Mikroverletzungen, allergische Reaktionen: Bei heller Haut verursachen diese Ereignisse vorübergehende Rötungen. Bei dunkler Haut kann dasselbe Ereignis einen Pigmentfleck hinterlassen, der wochen- oder monatelang bestehen bleibt.
Dieser Mechanismus wird als postinflammatorische Hyperpigmentierung (PIH) bezeichnet und ist die Grundlage des Kligman-Formel-Paradoxons bei dunklen Hauttypen: Eine Behandlung zur Aufhellung von Pigmentflecken kann durch die verursachte Reizung neue Pigmentflecken hervorrufen oder bestehende verstärken. Weitere Informationen zum Mechanismus der PIH finden Sie im Artikel über postlaserbedingte Hyperpigmentierung oder im Leitfaden zur Unterscheidung von PIH und Melasma.
Was ist die Kligman-Formel und wie funktioniert sie?
Die klassische Kligman-Formel kombiniert drei Wirkstoffe: Hydrochinon (4–5 %), Tretinoin (0,1 %) und ein Kortikosteroid (üblicherweise Fluocinolonacetonid oder Hydrocortison). Jeder Bestandteil hat eine spezifische Funktion:
Hydrochinon hemmt die Tyrosinase, das für die Melaninbildung verantwortliche Enzym. Tretinoin beschleunigt die Zellerneuerung und erhöht die Penetration von Hydrochinon. Das Kortikosteroid reduziert die durch die beiden erstgenannten Komponenten verursachte lokale Entzündung und begrenzt so indirekt die Pigmentierungsreaktion, die andernfalls durch Reizung ausgelöst werden könnte.
Theoretisch wirkt die Kombination synergistisch. In der Praxis birgt jedoch jede Komponente für dunkle Hauttypen ein spezifisches Risikoprofil, das die Vorteile überwiegen kann. Einen vollständigen Überblick über die Formel finden Sie im Artikel zur Kligman-Formel: Zusammensetzung und sichere Alternativen oder im Vergleich zwischen modernen und traditionellen Ansätzen.
Warum Kligmans Formel Melasma bei dunklen Hauttypen verschlimmert
1. Tretinoin: Reizung und paradoxe postinflammatorische Hyperpigmentierung
Tretinoin ist ein Retinoid der ersten Generation, das an den nukleären RAR-Rezeptoren wirkt, die Zellerneuerung der Epidermis beschleunigt und die Differenzierung der Keratinozyten verändert. In Kligmans Formel wird es eingesetzt, um die Zellerneuerung zu beschleunigen und die Hydrochinon-Penetration zu verbessern. Dieser Mechanismus führt jedoch in den ersten Anwendungswochen fast zwangsläufig zu lokalen Reizungen.
Tretinoin kann Hautreizungen wie Rötungen, Schuppenbildung, Brennen und manchmal Schwellungen verursachen. Bei heller Haut sind diese Nebenwirkungen oft gut verträglich und vorübergehend. Bei dunkler Haut hingegen aktiviert jede Reizung die Melanozyten im behandelten Bereich und kann zu postinflammatorischer Hyperpigmentierung führen. Dermatologen bezeichnen dies als „paradoxe PIH“: Melasma wird zwar behandelt, aber gleichzeitig entsteht eine zusätzliche PIH, die die Haut noch dunkler macht.
Während der Tretinoin-Behandlung durchläuft die Haut eine beschleunigte Zellerneuerung, die vorübergehend die Dicke der Hornschicht verringert. Diese Verdünnung reduziert den natürlichen physikalischen Schutz der Haut vor äußeren Einflüssen, einschließlich UV-Strahlung. Die Folge ist, dass behandelte Haut unabhängig von der Jahreszeit anfälliger für Sonnenschäden ist als die unbehandelte Haut. Das tägliche Auftragen von Sonnenschutzmittel mit Lichtschutzfaktor 50 ist daher keine zusätzliche Maßnahme, sondern eine notwendige Voraussetzung, um den gewünschten Effekt nicht zu konterkarieren. Einen detaillierteren Vergleich von Tretinoin und besser verträglichen Alternativen finden Sie im Artikel: Tretinoin vs. Retinoide der neuen Generation.
2. Hydrochinon: Risiko eines Rebound-Effekts und exogener Ochronose
Hydrochinon ist in Europa seit 2001 (EG-Verordnung 1223/2009) für die kostenlose kosmetische Anwendung verboten und darf nur noch in verschreibungspflichtigen Präparaten verwendet werden. Die Gründe für diese Einschränkung basieren auf klinischen Erkenntnissen.
Das erste Risiko ist ein Pigmentierungsrebound: Nach dem Absetzen von Hydrochinon, insbesondere bei längerer Behandlungsdauer, kann Melasma erneut auftreten und stärker ausgeprägt sein als zuvor. Die über Wochen oder Monate unterdrückten Melanozyten reagieren mit einer kompensatorischen Überproduktion von Melanin.
Das zweite Risiko, seltener, aber sehr schwerwiegend, ist die exogene Ochronose durch Hydrochinon.
Exogene Ochronose ist eine dermatologische Erkrankung, die durch die Langzeitanwendung hochkonzentrierter topischer Hydrochinonpräparate verursacht wird. Sie äußert sich in Form von gräulichen oder blauschwarzen Flecken in den behandelten Bereichen, oft mit einem körnigen Aussehen, das Dermatologen als „Kaviar“ oder „Banane“ beschreiben. Typischerweise treten sie an den Wangen und im Jochbeinbereich auf, also genau dort, wo auch das Melasma behandelt wird. Paradoxerweise führt dies zu einer dunkleren, tieferen Pigmentierung und einer anderen Farbe als dem ursprünglichen Pigment.
Der Mechanismus ist biochemisch. Hydrochinon wird in der Haut abgebaut und bildet Zwischenprodukte, die in der Dermis polymerisieren und sich als ochronotische Pigmente in Kollagenfasern ablagern. Diese Ablagerungen bestehen nicht aus Melanin und sprechen nicht auf herkömmliche Depigmentierungsmittel an: Sie sind strukturell in das dermale Gewebe integriert und werden nicht durch die Zellerneuerung der Epidermis abgebaut. Daher gilt exogene Ochronose mit Standardbehandlungen der Kosmetik als praktisch irreversibel.
Die in der Literatur dokumentierten Fälle betreffen überwiegend Frauen mit dunklem Hauttyp (IV–VI), die hydrochinonhaltige Produkte über einen Zeitraum von mehr als 6–12 Monaten angewendet haben, oft ohne ärztliche Aufsicht und mitunter mit Produkten, die außerhalb regulierter Vertriebswege erworben wurden (wo die Konzentrationen deutlich über dem europäischen Grenzwert liegen können). Dies bedeutet nicht, dass die Erkrankung bei niedrigen Konzentrationen ausgeschlossen ist, jedoch steigt das Risiko mit der Behandlungsdauer und -konzentration.
Bei dunkleren Hauttypen ist das Risiko aus strukturellen Gründen höher: Melanozyten reagieren stärker auf lokale biochemische Veränderungen und produzieren größere Melanosomen, die sich effizienter in den oberflächlichen Hautschichten verteilen. Die Anreicherung von Hydrochinonverbindungen in der Dermis erfolgt bei allen Hauttypen in ähnlichem Maße, jedoch verstärkt die überlappende Pigmentierungsreaktion (lokale Entzündung, Melanozytenaktivierung) die sichtbaren Schäden bei dunkleren Hauttypen.
Aus praktischer Sicht lässt sich exogene Ochronose nicht mit Cremes behandeln. Dermatologische Behandlungsmethoden umfassen gütegeschaltete Laser, tiefe Peelings und in schwersten Fällen kombinierte Verfahren. Keine dieser Methoden garantiert eine vollständige Heilung. Es ist diese Irreversibilität, nicht die Häufigkeit des Phänomens, die die exogene Ochronose zu einem zentralen Thema in der Debatte um Hydrochinon bei dunklen Hauttypen macht. Um mehr über die spezifischen Risiken von Hydrochinon und die in Europa verfügbaren Alternativen zu erfahren, erklärt der entsprechende Artikel, warum Hydrochinon in Europa verboten ist und welche Alternativen es gibt.
3. Kortikosteroide: Hautatrophie und Rebound-Effekt
Das in der Kligman-Formel enthaltene Kortikosteroid dient der Linderung der durch Tretinoin und Hydrochinon verursachten Hautreizungen. Die Langzeitanwendung topischer Kortikosteroide birgt jedoch unabhängig vom Hauttyp eigene Risiken.
Die am besten dokumentierte Folge ist Hautatrophie: Das Kortikosteroid reduziert die Dicke der Dermis, wodurch die Haut dünner, empfindlicher und durchlässiger für äußere Einflüsse wird. In den behandelten Bereichen können Teleangiektasien (sichtbare erweiterte Kapillargefäße) auftreten, und die Haut verliert an Elastizität.
Das zweite Problem ist der Rebound-Effekt nach Absetzen des Kortikosteroids: Während der Behandlung unterdrückt das Kortikosteroid die lokale Entzündung, aber nach dem Absetzen kann die Entzündung in akuter Form wieder auftreten und bei dunklen Hauttypen einen neuen PIH-Zyklus auslösen.
4. Die Formel ist langfristig nicht tragfähig.
Melasma ist eine chronische Erkrankung. Im Gegensatz zu einigen Formen der postinflammatorischen Hyperpigmentierung (PIH), die sich durch Sonnenschutzmittel spontan zurückbilden, erfordert Melasma eine kontinuierliche Behandlung über Monate oder Jahre.
Kligmans Formel ist für diese Anwendung ungeeignet. Dermatologen empfehlen begrenzte Behandlungszyklen (typischerweise 8–12 Wochen) mit Pausen dazwischen, gerade wegen der Risiken, die mit Hydrochinon und Kortikosteroiden verbunden sind. Ein fragmentierter Ansatz ist jedoch mit dem chronischen Charakter von Melasma nicht vereinbar: Zwischen den Zyklen regen Sonneneinstrahlung und hormonelle Faktoren die Melaninbildung weiterhin an.
In diesem Sinne sind dunkle Hauttypen besonders benachteiligt: Sie benötigen eine kontinuierlichere Behandlung als helle Hauttypen, vertragen aber die reizenden Bestandteile der klassischen Formel schlechter.
Das Irritationsparadoxon: Je mehr man behandelt, desto schlimmer wird es.
Dies ist der Punkt, der oft diejenigen überrascht, die mit der Kligman-Formel beginnen und schnelle Ergebnisse erwarten.
In den ersten Wochen verursacht Tretinoin Hautreizungen. Diese Reizung führt zu einer lokalen Entzündung. Diese Entzündung aktiviert die Melanozyten in den behandelten Bereichen. Melanozyten produzieren Melanin als Reaktion auf Stress. Die Folge ist, dass sich der Fleck anstatt aufzuhellen, vorübergehend vertieft.
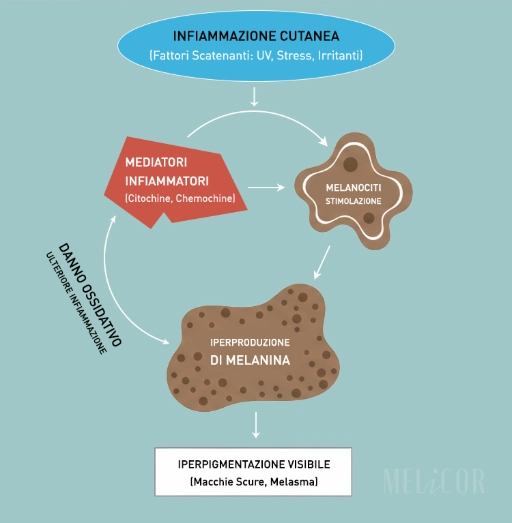
Viele Menschen mit dunkler Haut brechen die Behandlung in diesem Stadium ab, da sie die Verschlechterung als allergische Reaktion oder als Zeichen dafür deuten, dass das Produkt nicht wirkt. Tatsächlich erleben sie genau den Mechanismus, der Kligmans Formel für die Hauttypen IV–VI ungeeignet macht: Der Weg zu einem Ergebnis ist mit Hautreizungen verbunden, die dunkle Hauttypen ohne Pigmentstörungen nicht tolerieren.
Die Alternative besteht nicht darin, die Dosis zu erhöhen oder die Behandlung fortzusetzen, sondern darin, die Vorgehensweise zu ändern und depigmentierende Wirkstoffe zu verwenden, die wirken, ohne diesen Zyklus auszulösen. Für eine umfassendere Einschätzung, welche Inhaltsstoffe Melasma eher verschlimmern als behandeln, empfiehlt sich die Lektüre des Leitfadens zu Inhaltsstoffen, die bei Melasma vermieden werden sollten.

Alternativen für dunkle Hauttypen
Die Forschung der letzten Jahre hat depigmentierende Wirkstoffe hervorgebracht, deren Sicherheitsprofil der klassischen Formel deutlich überlegen ist und die speziell für dunkle Hauttypen getestet und zugelassen wurden.
Tranexamsäure zählt derzeit zu den am besten erforschten Wirkstoffen gegen Melasma und postinflammatorische Hyperpigmentierung (PIH). Sie unterbricht die Kommunikation zwischen Keratinozyten und Melanozyten, was zu einer Überproduktion von Melanin führt. Dabei hemmt sie die Tyrosinase nicht direkt (wie Hydrochinon) und verursacht keine Hautreizungen. Sie eignet sich zur Langzeitanwendung und ist auch für Hauttypen IV–VI wirksam. Weitere Informationen zum Wirkmechanismus finden Sie in den Inhaltsstoffinformationen zu Tranexamsäure.
Oleyl-Adapalenat ist ein Retinoid der dritten Generation, das die Zellerneuerung beschleunigt und deutlich besser verträglich ist als herkömmliches Tretinoin. Es wirkt auf die Kernrezeptoren RAR-β und RAR-γ und weist damit ein selektiveres Rezeptorprofil auf als Tretinoin, das zusätzlich an RAR-α bindet. Diese Selektivität führt zu weniger lokaler Hautreizung und einer geringeren Belastung des Stratum corneum im Vergleich zu Retinoiden der ersten Generation. Es eignet sich besonders für empfindliche Hauttypen oder für Personen, die bereits auf Tretinoin reagiert haben. Weitere Informationen finden Sie im Factsheet zu Oleyl-Adapalenat.
Niacinamid wirkt über einen anderen Mechanismus: Es reduziert den Transfer von Melanosomen von Melanozyten zu Keratinozyten und begrenzt so die Melaninverteilung in den oberflächlichen Hautschichten. Es hat zudem eine entzündungshemmende Wirkung und eignet sich daher besonders für Hauttypen, die zu postinflammatorischer Hyperpigmentierung (PIH) neigen. Weitere Produktinformationen zu Niacinamid finden Sie hier.
Tetrahydrocurcumin ist ein Kurkuma-Derivat mit stark antioxidativen und Tyrosinase-hemmenden Eigenschaften, ohne die Risiken von Hydrochinon. Es hemmt die Melanin-Synthese und ist für die Langzeitanwendung gut verträglich. Weitere Informationen finden Sie im Tetrahydrocurcumin-Datenblatt.
Lumicor kombiniert Tranexamsäure, Cetyltranexamatmesylat und Oleyladapalenat in einer speziell zur Vorbeugung und Behandlung von postinflammatorischer Hyperpigmentierung entwickelten Formulierung – ganz ohne Hydrochinon oder Kortikosteroide. Es wirkt gleichzeitig auf mehrere Melaninbildungswege und ist für die kontinuierliche Anwendung bei dunklen Hauttypen geeignet.

Das praktische Protokoll für die Fototypen III–VI
Ein wirksames Behandlungsprotokoll für Melasma bei dunklen Hauttypen ist in drei Phasen unterteilt.
Phase 1: Schutz (ganzjährig, ohne Ausnahme). Täglicher Sonnenschutz ist unerlässlich. Ohne konsequenten Lichtschutzfaktor (LSF) erzielt kein Depigmentierungsmittel dauerhafte Ergebnisse. Tragen Sie jeden Morgen eine Sonnencreme mit LSF 50 auf, auch im Winter und an bewölkten Tagen. Bei Melasma ist eine getönte Variante vorzuziehen: Getönte Sonnencreme mit LSF 50 enthält Eisenoxide, die zusätzlich hochenergetisches sichtbares Licht (HEV-Licht) filtern, welches die Melaninbildung unabhängig von UV-Strahlen anregen kann. Für dunkle Hauttypen, die eine Formulierung mit LSF 30 und mineralischen Filtern bevorzugen, bietet mineralische Sonnencreme mit LSF 30 eine gute tägliche Basis, die auch im Sommer gut vertragen wird. Einen umfassenden Überblick über die Rolle des LSF bei der Behandlung von Melasma bietet der Ratgeber SLSF und Melasma: Warum mineralischer Schutz so wichtig ist.
Phase 2: Depigmentierungsbehandlung. Die Anwendung eines hydrochinonfreien Depigmentierungsmittels sollte schrittweise erfolgen, beginnend mit 2–3 Anwendungen pro Woche abends und einer allmählichen Steigerung je nach Verträglichkeit. Dunkle Hauttypen profitieren von einem langsamen und stetigen Vorgehen: langsamere Ergebnisse, aber ohne das Risiko einer paradoxen postinflammatorischen Hyperpigmentierung (PIH). Das vollständige Protokoll zur Behandlung von Melasma ohne Hydrochinon bietet eine detaillierte Anleitung für diese Phase.
Phase 3: Erhaltung. Sobald eine sichtbare Verbesserung eintritt (in der Regel nach 2–4 Monaten), beinhaltet die Erhaltungsphase die fortgesetzte Anwendung von Sonnenschutzmittel und eine weniger häufige Anwendung des Depigmentierungsprodukts. Melasma kann nicht geheilt, sondern behandelt werden. Eine angemessene Erhaltungstherapie kann das Wiederauftreten von Melasma, insbesondere in den Sommermonaten, deutlich reduzieren.
Für dunkle Hauttypen, die sich einer Laserbehandlung unterzogen haben oder eine solche planen, ist es außerdem wichtig, den Leitfaden zur Nd:YAG-Laserhaarentfernung für dunkle Hauttypen zu konsultieren: Die Wahl des Lasertyps ist wichtig, um das Risiko einer postoperativen PIH zu reduzieren, die sich bei den Hauttypen IV–VI mit einem bestehenden Melasma überschneiden kann.
Häufig gestellte Fragen
Ist die Kligman-Formel auch für dunkle Hauttypen geeignet?
In einigen Fällen wird die Kligman-Formel unter strenger dermatologischer Aufsicht weiterhin für Hauttypen IV–VI verschrieben, allerdings mit modifizierten Anwendungsprotokollen (niedrigere Konzentrationen, kurze Behandlungszyklen, engmaschige Kontrollen). In der privaten Kosmetikpraxis ist das Risikoprofil der klassischen Formel jedoch ohne ärztliche Aufsicht schwer zu beherrschen. Moderne Alternativen bieten ein günstigeres Nutzen-Risiko-Verhältnis für die Selbstanwendung.
Wie lange dauert es, bis mit Hydrochinon-Alternativen Ergebnisse sichtbar werden?
Die Zeiträume sind im Allgemeinen länger als bei der Kligman-Formel: 8–12 Wochen bis zu den ersten sichtbaren Verbesserungen, 4–6 Monate bis zum Erreichen eines gefestigten Ergebnisses. Der Therapieverlauf ist jedoch stabiler und es besteht kein Risiko eines Rückfalls nach Absetzen der Behandlung.
Ist getönte Sonnencreme mit Lichtschutzfaktor bei Melasma wirklich notwendig, oder reicht klare Sonnencreme aus?
Bei Melasma bietet getönte Sonnencreme mit Eisenoxiden einen zusätzlichen Vorteil: Sie filtert hochenergetisches sichtbares Licht (HEV-Licht), das laut neueren Studien die Melaninbildung anregt. Gerade bei dunklen Hauttypen und hartnäckigem Melasma kann dieser zusätzliche Schutz einen spürbaren Unterschied machen.
Kann ich nach einer Laserbehandlung aufhellende Wirkstoffe verwenden?
Nicht sofort. In der akuten Phase nach der Laserbehandlung steht die Wiederherstellung der Hautbarriere und die Reduzierung der Entzündung im Vordergrund. Erst nach Abschluss der Regenerationsphase können depigmentierende Mittel schrittweise angewendet werden. Die Regenerationszeiten variieren je nach Laserart. Um die Unterschiede zwischen den wichtigsten Technologien zu verstehen, empfiehlt es sich, die Informationen zu CO₂- und Erbium-Lasern zu lesen: Unterschiede, Regeneration und Vergleich der Hautpflege.
Wie kann ich feststellen, ob ich Melasma oder PIH habe?
Die beiden Formen der Hyperpigmentierung unterscheiden sich in ihren Mechanismen, ihrer Verteilung und ihrem Ansprechen auf Behandlungen. Eine leicht verständliche Diagnosehilfe finden Sie im Artikel So erkennen Sie, ob Sie an PIH oder Melasma leiden.
Wie wird eine exogene Hydrochinon-Ochronose erkannt?
Exogene Ochronose äußert sich durch gräuliche oder blauschwarze, körnig wirkende Flecken, die in denselben Bereichen auftreten, die mit Hydrochinon behandelt wurden (typischerweise Wangen und Jochbeinregion). Im Gegensatz zu Melasma weisen die Flecken eine abnorme, eher gräuliche oder bläuliche Farbe auf und sprechen nicht auf gängige Depigmentierungsbehandlungen an. Zur sicheren Diagnose ist eine Dermatoskopie erforderlich. Bei Verdacht auf diese Erkrankung sollte die Anwendung von Hydrochinon sofort abgebrochen und ein Dermatologe konsultiert werden.
Wissenschaftliche Referenzen
- Davis EC, Callender VD. Postinflammatory hyperpigmentation. J Clin Aesthet Dermatol. 2010.
- Ogbechie-Godec OA, Elbuluk N. Melasma: an Up-to-Date Comprehensive Review. Dermatol Ther (Heidelb). 2017. Lim JT. Treatment of melasma using kojic acid in a gel containing hydroquinone and glycolic acid. Dermatol Surg. 1999.
- Passeron T et al. Melasma and photoprotection. J Am Acad Dermatol. 2013.
- Grimes PE. Management of hyperpigmentation in darker racial ethnic groups. Semin Cutan Med Surg. 2009.