Se hai un fototipo medio-scuro o scuro e stai trattando il melasma con la formula di Kligman, o ti è stata prescritta, è importante capire cosa succede realmente alla tua pelle durante quel trattamento.
La formula di Kligman è stata per decenni lo standard di riferimento per il trattamento del melasma. Ma uno dei principi fondamentali della dermatologia moderna è che non tutti i protocolli funzionano allo stesso modo su tutti i fototipi. Nei fototipi scuri (III–VI secondo la scala di Fitzpatrick), questa formula presenta rischi specifici che possono non solo ridurne l'efficacia, ma portare a un peggioramento attivo della pigmentazione.
Prima ancora di parlare di qualsiasi trattamento, esiste una regola che vale per qualsiasi tipo di iperpigmentazione, indipendentemente dal fototipo e dall'approccio scelto: senza una protezione solare costante e adeguata, nessun trattamento depigmentante ha senso. Non perché la crema solare "aiuti" il trattamento, ma perché senza di essa lo vanifica completamente. È il punto zero, non un'aggiunta.
Come funzionano i melanociti nei fototipi scuri
Per capire perché la formula di Kligman sia problematica nei fototipi scuri, bisogna prima capire come funzionano i melanociti in questo tipo di pelle.
I fototipi scuri (Fitzpatrick IV–VI) non producono più melanina perché hanno più melanociti: il numero di melanociti è simile in tutti i fototipi. La differenza sta nell'attività. I melanociti nei fototipi scuri sono naturalmente più attivi, producono melanosomi più grandi e li distribuiscono in modo più efficiente agli strati superficiali della pelle.
Questo ha una conseguenza diretta: qualsiasi stimolo infiammatorio, anche moderato, può tradursi in un aumento significativo della produzione di melanina. Irritazione, calore, microtraumi, reazioni allergiche: in un fototipo chiaro questi eventi causano arrossamento temporaneo. In un fototipo scuro, lo stesso evento può lasciare una macchia pigmentata che persiste per settimane o mesi.
Questo meccanismo prende il nome di iperpigmentazione post-infiammatoria (PIH), ed è alla base del paradosso della formula di Kligman nei fototipi scuri: un trattamento pensato per schiarire le macchie può, attraverso l'irritazione che provoca, generarne di nuove o intensificare quelle esistenti. Per approfondire il meccanismo della PIH, puoi consultare l'articolo sull'iperpigmentazione post-laser oppure la guida su come distinguere PIH e melasma.
Cos'è la formula di Kligman e come funziona
La formula di Kligman classica combina tre principi attivi: idrochinone (al 4–5%), tretinoina (allo 0,1%) e un corticosteroide (solitamente fluocinolone acetonide o idrocortisone). Ogni componente ha un ruolo specifico:
L'idrochinone inibisce la tirosinasi, l'enzima responsabile della sintesi della melanina. La tretinoina accelera il turnover cellulare e aumenta la penetrazione dell'idrochinone. Il corticosteroide riduce l'infiammazione locale causata dai primi due componenti, limitando in modo indiretto la risposta pigmentaria che l'irritazione potrebbe altrimenti innescare.
In teoria, la combinazione è sinergica. In pratica, nei fototipi scuri ciascun componente porta con sé un profilo di rischio specifico che può superare i benefici. Per una panoramica completa della formula, puoi leggere l'articolo sulla formula di Kligman: composizione e alternative sicure oppure il confronto tra approcci moderni e classici.
Perché la formula di Kligman peggiora il melasma nei fototipi scuri
1. Tretinoina: irritazione e PIH paradossa
La tretinoina è un retinoide di prima generazione che agisce sui recettori nucleari RAR, accelerando il turnover cellulare epidermico e modificando la differenziazione dei cheratinociti. Nella formula di Kligman viene usata per accelerare il turnover cellulare e aumentare la penetrazione dell'idrochinone. Questo meccanismo, però, porta quasi inevitabilmente a irritazione locale nelle prime settimane di utilizzo.
L'irritazione da tretinoina si manifesta con arrossamento, desquamazione, bruciore e talvolta gonfiore. In un fototipo chiaro, questi effetti sono spesso tollerabili e transitori. In un fototipo scuro, ogni episodio di irritazione attiva i melanociti della zona trattata e può generare iperpigmentazione post-infiammatoria. Il risultato è quello che i dermatologi chiamano "PIH paradossa": si tratta il melasma, ma si innesca una PIH sovrapposta che rende la pelle ancora più scura.
Durante il trattamento con tretinoina, la pelle attraversa un processo di accelerato rinnovamento cellulare che riduce temporaneamente lo spessore dello strato corneo. Questo assottigliamento riduce la protezione fisica naturale della pelle nei confronti degli agenti esterni, inclusa la radiazione UV. Il risultato pratico è che la pelle trattata è più vulnerabile ai danni solari rispetto alla baseline, indipendentemente dalla stagione. Una protezione solare SPF 50 applicata ogni mattina non è quindi un'aggiunta al trattamento: è una condizione necessaria perché il trattamento non produca l'effetto opposto a quello desiderato. Per approfondire il confronto tra tretinoina e alternative più tollerabili, è disponibile l'articolo su tretinoina vs retinoidi di nuova generazione.
2. Idrochinone: rischio di rebound e ocronosi esogena
L'idrochinone è vietato in Europa nell'uso cosmetico libero dal 2001 (Regolamento CE 1223/2009), ed è utilizzabile in Europa solo in formulazioni magistrali su prescrizione medica. I motivi di questa restrizione sono fondati su evidenze cliniche.
Il primo rischio è il rebound pigmentario: dopo la sospensione dell'idrochinone, soprattutto se il trattamento è stato prolungato, il melasma può ripresentarsi in forma più intensa rispetto alla situazione iniziale. I melanociti, soppressi per settimane o mesi, reagiscono con una sovrapproduzione compensatoria di melanina.
Il secondo rischio, più raro ma molto grave, è l'ocronosi esogena da idrochinone.
L'ocronosi esogena è una condizione dermatologica causata dall'uso prolungato di idrochinone topico ad alte concentrazioni. Si manifesta con la comparsa di macchie grigiastre o blu-nere nelle zone trattate, spesso con un aspetto granulare che i dermatologi descrivono come "a caviale" o "a banana". La distribuzione è tipicamente sulle guance e sulle zone malari, le stesse aree colpite dal melasma che si stava cercando di trattare. Il risultato, paradossalmente, è una pigmentazione più scura, più profonda e di colore diverso rispetto a quella di partenza.
Il meccanismo è biochimico. L'idrochinone, degradandosi nella cute, produce composti intermedi che si polimerizzano nel derma e si depositano nelle fibre di collagene come pigmento ocronotico. Questi depositi non sono melanina e non rispondono ai depigmentanti classici: sono strutturalmente integrati nel tessuto dermico e non vengono eliminati dal turnover cellulare epidermico. Per questo l'ocronosi esogena è considerata praticamente irreversibile con i trattamenti cosmetici standard.
I casi documentati in letteratura riguardano prevalentemente donne con fototipi scuri (IV–VI) che avevano utilizzato prodotti a base di idrochinone per periodi superiori ai 6–12 mesi, spesso senza supervisione medica e talvolta con prodotti acquistati al di fuori dei canali regolamentati (dove le concentrazioni possono essere significativamente più elevate rispetto al limite europeo). Questo non significa che la condizione sia impossibile con concentrazioni basse, ma il rischio aumenta in modo diretto con la durata e la concentrazione del trattamento.
Nei fototipi scuri il rischio è maggiore per una ragione strutturale: i melanociti sono più reattivi a qualsiasi alterazione biochimica locale e producono melanosomi più grandi, distribuiti in modo più efficiente negli strati superficiali. L'accumulo di composti dell'idrochinone nel derma avviene in modo simile in tutti i fototipi, ma la risposta pigmentaria sovrapposta (infiammazione locale, attivazione melanocitica) amplifica il danno visibile nelle pelli più scure.
Dal punto di vista pratico, l'ocronosi esogena non è trattabile con creme. I protocolli dermatologici includono laser Q-switched, peelings profondi e, nei casi più severi, approcci combinati. Nessuno di questi garantisce la risoluzione completa. È questa irreversibilità, più che la frequenza del fenomeno, che rende l'ocronosi esogena un argomento centrale nel dibattito sull'idrochinone nei fototipi scuri. Per approfondire i rischi specifici dell'idrochinone e le alternative disponibili in Europa, l'articolo dedicato spiega perché l'idrochinone è vietato in Europa e quali alternative esistono.
3. Corticosteroide: atrofia cutanea e effetto rimbalzo
Il corticosteroide nella formula di Kligman serve a modulare l'irritazione causata dalla tretinoina e dall'idrochinone. Tuttavia, l'uso prolungato di corticosteroidi topici comporta rischi propri, indipendenti dal fototipo.
L'effetto più documentato è l'atrofia cutanea: il corticosteroide riduce lo spessore del derma, rendendo la pelle più sottile, più fragile e più permeabile agli agenti esterni. Nelle zone trattate possono comparire teleangectasie (capillari dilatati visibili) e la pelle tende a essere meno elastica.
Il secondo problema è l'effetto rimbalzo alla sospensione: il corticosteroide sopprime l'infiammazione locale durante il trattamento, ma quando viene interrotto, l'infiammazione può ripresentarsi in forma acuta, innescando un nuovo ciclo di PIH nei fototipi scuri.
4. La formula non è sostenibile a lungo termine
Il melasma è una condizione cronica. A differenza di alcune forme di PIH che tendono a regredire spontaneamente con la protezione solare, il melasma richiede un approccio di mantenimento continuativo per mesi o anni.
La formula di Kligman non è adatta a questo tipo di utilizzo. I dermatologi raccomandano cicli limitati (tipicamente 8–12 settimane) con pause tra un ciclo e l'altro, proprio a causa dei rischi legati all'idrochinone e al corticosteroide. Ma un approccio frammentato non è compatibile con la natura cronica del melasma: tra un ciclo e l'altro, l'esposizione solare e i fattori ormonali continuano ad alimentare la melanogenesi.
I fototipi scuri, in questo senso, si trovano in una posizione particolarmente svantaggiata: hanno più bisogno di un trattamento continuativo rispetto ai fototipi chiari, ma tollerano peggio i componenti irritanti della formula classica.
Il paradosso dell'irritazione: più tratti, più peggiora
Questo è il punto che spesso sorprende chi inizia un trattamento con la formula di Kligman e si aspetta risultati rapidi.
Nelle prime settimane, la tretinoina causa irritazione. L'irritazione causa infiammazione localizzata. L'infiammazione attiva i melanociti nelle zone trattate. I melanociti producono melanina in risposta allo stress. Il risultato è che la macchia, invece di schiarirsi, si intensifica temporaneamente.
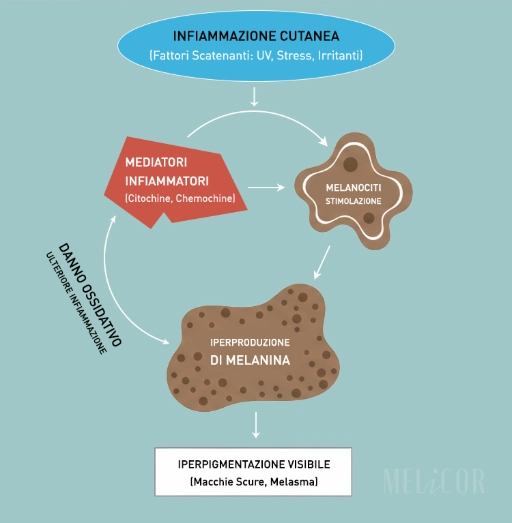
Molte persone con fototipi scuri interrompono il trattamento in questa fase, interpretando il peggioramento come una reazione allergica o come un'indicazione che il prodotto non funziona. In realtà, stanno sperimentando esattamente il meccanismo che rende la formula di Kligman inadatta per i fototipi IV–VI: il percorso verso il risultato passa attraverso un'irritazione che il fototipo scuro non riesce a tollerare senza conseguenze pigmentarie.
L'alternativa non è aumentare la dose o insistere: è cambiare approccio con attivi depigmentanti che agiscono senza innescare questo ciclo. Per una valutazione più ampia di quali ingredienti possano aggravare il melasma invece di trattarlo, è utile leggere la guida sugli ingredienti da evitare se hai melasma.

Cosa usare invece: le alternative per i fototipi scuri
La ricerca degli ultimi anni ha prodotto attivi depigmentanti con un profilo di sicurezza nettamente superiore alla formula classica, specificamente testati e indicati per i fototipi scuri.
Acido tranexamico è oggi uno degli attivi più studiati per il melasma e la PIH. Agisce interrompendo la comunicazione tra cheratinociti e melanociti che porta alla sovrapproduzione di melanina, senza inibire direttamente la tirosinasi (come fa l'idrochinone) e senza causare irritazione. È adatto all'uso prolungato ed è efficace anche nei fototipi IV–VI. Puoi approfondirne il meccanismo d'azione nella scheda ingrediente sull'acido tranexamico.
Oleyl adapalenate è un retinoide di terza generazione che accelera il turnover cellulare con una tollerabilità significativamente superiore rispetto alla tretinoina classica. Agisce sui recettori nucleari RAR-β e RAR-γ, un profilo recettoriale più selettivo rispetto alla tretinoina, che si lega anche a RAR-α. Questa selettività si traduce in una minore irritazione locale e in un impatto ridotto sullo strato corneo rispetto ai retinoidi di prima generazione. È particolarmente indicato per fototipi sensibili o che hanno già avuto reazioni alla tretinoina. Approfondimento disponibile nella scheda sull'oleyl adapalenate.
Niacinamide agisce su un meccanismo diverso: riduce il trasferimento dei melanosomi dai melanociti ai cheratinociti, limitando quindi la distribuzione della melanina negli strati superficiali della pelle. Ha anche un effetto anti-infiammatorio che la rende particolarmente adatta ai fototipi con tendenza alla PIH. Scheda disponibile su niacinamide.
Tetraidrocurcumina è un derivato della curcuma con potente azione antiossidante e inibitrice della tirosinasi, senza i rischi dell'idrochinone. Agisce bloccando la sintesi di melanina a monte, con un profilo di sicurezza documentato per uso prolungato. Approfondimento nella scheda sulla tetraidrocurcumina.
Lumicor combina acido tranexamico, cetyl tranexamate mesylate e oleyl adapalenate in una formulazione pensata specificamente per la prevenzione e il trattamento dell'iperpigmentazione post-infiammatoria, senza idrochinone e senza corticosteroidi. Agisce su più pathway della melanogenesi contemporaneamente, ed è adatta all'uso continuativo nei fototipi scuri.

Il protocollo pratico per fototipi III–VI
Un protocollo efficace per il melasma nei fototipi scuri si articola in tre fasi.
Fase 1: protezione (tutto l'anno, senza eccezioni). La protezione solare quotidiana è il prerequisito assoluto. Senza SPF costante, nessun attivo depigmentante produce risultati duraturi. La crema solare SPF 50 va applicata ogni mattina, anche in inverno e nelle giornate nuvolose. Per il melasma è preferibile la versione colorata: la crema solare colorata SPF 50 contiene ossidi di ferro che filtrano anche la luce visibile ad alta energia (HEV), in grado di stimolare la melanogenesi in modo indipendente dai raggi UV. Per fototipi scuri che preferiscono una formulazione SPF 30 con filtri minerali, la crema solare minerale SPF 30 offre una base quotidiana tollerata anche nei periodi estivi. Per un approfondimento completo sul ruolo dell'SPF nel trattamento del melasma, è disponibile la guida su SPF e melasma: perché la protezione minerale è essenziale.
Fase 2: trattamento depigmentante. L'applicazione di un attivo depigmentante senza idrochinone va introdotta gradualmente, partendo con 2–3 applicazioni settimanali serali e aumentando progressivamente in base alla tolleranza. I fototipi scuri beneficiano di un approccio "slow and steady": risultati più lenti ma senza il rischio di PIH paradossa. Il protocollo completo per trattare il melasma senza idrochinone offre una guida step-by-step su come costruire questa fase.
Fase 3: mantenimento. Una volta raggiunto un miglioramento visibile (tipicamente dopo 2–4 mesi), la fase di mantenimento prevede l'uso continuato dell'SPF e applicazioni meno frequenti del depigmentante. Il melasma non si "guarisce": si gestisce. Un approccio di mantenimento corretto può ridurre significativamente le recidive, soprattutto nei mesi estivi.
Per i fototipi scuri che hanno subito o stanno pianificando procedure laser, è importante consultare anche la guida sull'epilazione laser Nd:YAG per fototipi scuri: la scelta del tipo di laser è rilevante per ridurre il rischio di PIH post-procedurale, che nei fototipi IV–VI può sovrapporsi al melasma esistente.
Domande frequenti
La formula di Kligman può funzionare nei fototipi scuri?
In alcuni casi, sotto stretto controllo dermatologico, la formula di Kligman viene ancora prescritta anche per i fototipi IV–VI, ma con protocolli modificati (concentrazioni ridotte, cicli brevi, monitoraggio frequente). Nella pratica cosmetica libera, però, il profilo di rischio della formula classica è difficile da gestire senza supervisione medica. Le alternative moderne offrono un rapporto rischio/beneficio più favorevole per un uso autonomo.
Quanto tempo ci vuole per vedere i risultati con le alternative all'idrochinone?
I tempi sono generalmente più lunghi rispetto alla formula di Kligman: 8–12 settimane per i primi miglioramenti visibili, 4–6 mesi per risultati consolidati. La progressione è però più stabile e senza il rischio di rebound alla sospensione.
L'SPF colorato è davvero necessario per il melasma, o basta quello trasparente?
Per il melasma, l'SPF colorato con ossidi di ferro offre un vantaggio aggiuntivo: filtra la luce visibile ad alta energia (HEV), che studi recenti hanno associato alla stimolazione della melanogenesi. Nei fototipi scuri e nel melasma recalcitrante, questa protezione aggiuntiva può fare una differenza pratica.
Posso usare attivi depigmentanti dopo una procedura laser?
Non immediatamente. Nella fase acuta post-laser, la priorità è la riparazione della barriera cutanea e la riduzione dell'infiammazione. Solo una volta completata la fase di recupero, gli attivi depigmentanti possono essere introdotti gradualmente. Ogni tipo di laser ha tempi di recupero diversi: per le differenze tra le principali tecnologie, è utile la lettura di laser CO₂ e laser erbio: differenze, recupero e cura della pelle a confronto.
Come faccio a capire se quello che ho è melasma o PIH?
I due tipi di iperpigmentazione hanno meccanismi, distribuzione e risposta ai trattamenti diversi. Una guida diagnostica accessibile è disponibile nell'articolo Come capire se hai PIH o melasma.
Come si riconosce l'ocronosi esogena da idrochinone?
L'ocronosi esogena si presenta come macchie grigiastre o blu-nere con aspetto granulare, distribuite nelle stesse zone trattate con idrochinone (tipicamente guance e zona malare). A differenza del melasma, le macchie hanno un colore anomalo, tendente al grigiastro o al bluastro, e non rispondono ai normali trattamenti depigmentanti. La diagnosi certa richiede la dermatoscopia. Se si sospetta questa condizione, è necessario interrompere immediatamente l'uso dell'idrochinone e consultare un dermatologo.
Riferimenti scientifici
- Davis EC, Callender VD. Postinflammatory hyperpigmentation. J Clin Aesthet Dermatol. 2010.
- Ogbechie-Godec OA, Elbuluk N. Melasma: an Up-to-Date Comprehensive Review. Dermatol Ther (Heidelb). 2017. Lim JT. Treatment of melasma using kojic acid in a gel containing hydroquinone and glycolic acid. Dermatol Surg. 1999.
- Passeron T et al. Melasma and photoprotection. J Am Acad Dermatol. 2013.
- Grimes PE. Management of hyperpigmentation in darker racial ethnic groups. Semin Cutan Med Surg. 2009.